診療表
| 月 | 火 | 水 | 木 | 金 | |
|---|---|---|---|---|---|
| 初 診 |
|
|
|
||
| 再 診 |
|
|
|
|
|
診療科等案内
- 場所
-
- 外来:外来診療棟・2階-E
- 病棟:西病棟11階
- 診療日
- 月・水・木・金/再診のみ 火
- お問い合わせ
-
- 予約
- 096-373-5973 受付時間:月~金 8:30~17:15
- 外来
- 096-373-5540 お電話受付時間: 8:30~17:00
※ただし、祝日および当院の休診日は除きます
スタッフと専門領域
- 安永 純一朗
- 教 授
- 成人T細胞白血病、HTLV-1感染症
- 日本血液学会評議員、日本癌学会評議員、日本HTLV-1学会評議員、日本内科学会認定内科医、日本内科学会総合内科専門医、日本血液学会認定血液専門医、日本血液学会認定血液指導医
- 平田 真哉
- 講 師
- 膠原病、リウマチ内科学
- 日本リウマチ学会認定リウマチ専門医、日本リウマチ学会認定リウマチ指導医、日本リウマチ財団登録医、日本リハビリテーション医学会認定臨床医
- 坂田 康明
- 特任助教
- 膠原病、リウマチ内科学
- 日本内科学会認定内科医、日本リウマチ学会認定リウマチ専門医、日本リウマチ学会認定リウマチ指導医、日本リウマチ学会登録ソノグラファー
- 今田 千晴
- 医 員
- 膠原病、リウマチ内科学
- 日本内科学会総合内科専門医、日本リウマチ学会認定リウマチ専門医、日本リウマチ学会認定リウマチ指導医、インフェクションコントロールドクター(ICD)
- 宮川 英子
- 医 員
- 膠原病、リウマチ内科学
- 日本内科学会認定内科医
- 堀田 幸里
- 医 員
- 膠原病、リウマチ内科学
- 日本内科学会認定内科専門医
- 石松 光紗
- 医 員
- 膠原病、リウマチ内科学
- 岩倉 未香子
- 医 員
- 膠原病、リウマチ内科学
- ※非常勤診療医師。日本内科学会認定内科医、日本リウマチ学会認定リウマチ専門医、日本リウマチ学会認定リウマチ指導医
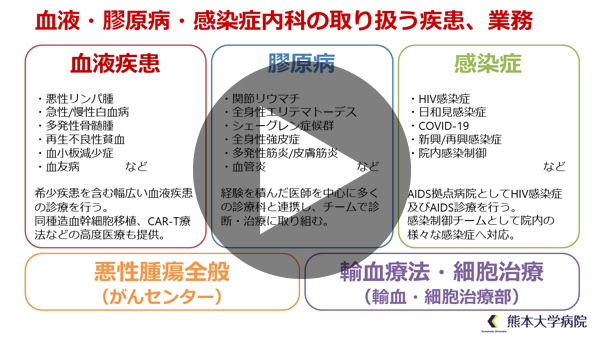
膠原病内科の特徴
当科では「膠原病」を中心に診療を行っております。膠原病は、関節リウマチや全身性エリテマトーデス、シェーグレン症候群をはじめとした様々な「自己免疫疾患」の総称であり、本来ならば感染症から身を守るための「免疫システム」に異常を来たし、体の中で過剰な免疫反応が発生することで臓器障害を引き起こします。膠原病の原因はまだ明らかになっていませんが、様々な要因が複雑に絡んで発症すると考えられています。
膠原病の症状は全身性の疾患のため多彩です。持続する発熱や関節痛、乾燥症状、皮疹、神経障害などが挙げられますが、疾患の種類や重症度、個人差によっても大きく異なります。また膠原病の中には、関節リウマチのような比較的よく知られたものから、世界で数例という非常に珍しいものまで様々な疾患が含まれます。そのため診断が難しいこともありますが、私たちは詳細な問診や診察、専門的な血液検査や画像検査、組織検査などを組み合わせて多角的に捉え、他の診療科とも連携しながら、できるだけ正確な診断を行うよう尽力しております。
治療としては、過剰な免疫反応を抑えるために副腎皮質ステロイドホルモン(グルココルチコイド)をはじめとした様々な免疫抑制剤を用いる「免疫抑制療法」が主体です。膠原病に対する根治的な治療法はまだありませんが、治療を継続しながら病勢を安定させ、「寛解」という状態の維持を目指します。膠原病の治療法は日々進歩し続けており、私たちは科学的根拠に基づいて、患者様一人一人の病状や生活背景に応じた治療方針をご提案しています。
また私たちは日々の診療と同時に、膠原病における科学的進歩へ貢献するため、各種治験への参加や、臨床情報や検体試料を用いた研究を実践しております。
膠原病診療の主体はあくまで患者様です。膠原病は長く付き合っていく疾患であるため、患者様にも十分なご理解をいただいた上で診療を進めていきたいと考えています。ご自身が想い描く“自分らしいライフスタイル”を送れるよう、ともに歩んで参りましょう。
主な診療領域
膠原病・リウマチ性疾患、および類縁疾患全般
◇関節リウマチ ◇悪性関節リウマチ ◇全身性エリテマトーデス ◇抗リン脂質抗体症候群 ◇混合性結合組織病 ◇全身性強皮症 ◇多発性筋炎・皮膚筋炎 ◇高安動脈炎(大動脈炎症候群) ◇結節性多発動脈炎 ◇側頭動脈炎、巨細胞性動脈炎 ◇ANCA 関連血管炎(顕微鏡的多発血管炎、多発血管炎性肉芽腫、好酸球性多発血管炎性肉芽腫症) ◇成人発症スチル病 ◇シェーグレン症候群 ◇IgG4関連疾患 ◇リウマチ性多発筋痛症 ◇RS3PE 症候群 ◇ベーチェット病 ◇自己炎症性疾患(家族性地中海熱、TRAPS など) ◇脊椎関節炎( 強直性脊椎炎、SAPHO 症候群、乾癬性関節炎、反応性関節炎など) ◇再発性多発軟骨炎 など
検査・診断方法
当科では問診・理学所見をとることを最も重視しております。紹介状の内容や、患者様の問診票、そして自覚症状・診察所見・これまでの症状の経過などから、どのような疾患が鑑別に挙がるのかをまずしっかりと考察し、必要な検査を行います。
検査は一般的な血液検査(血液像・血液生化学検査・炎症マーカーなど)や尿検査で臓器病変の有無などを確認します。また、各種自己抗体検査を行い、疾患を絞り込みます。更に病態に応じてレントゲン、CT、MRI、超音波、RI 検査などの画像検査を施行します。疾患、病態ごとに最も適切な検査を迅速に行い、速やかに診断し、治療に至ることができるように努めています。
治療方法
多くの膠原病の治療には炎症と免疫を強力に抑えるグルココルチコイドが用いられます。また、疾患ごとのガイドラインを参考にしながら適切な免疫抑制薬を用います。免疫抑制薬にはシクロホスファミド、アザチオプリン、メトトレキサート、シクロスポリン、タクロリムス、ミゾリビン、ミコフェノール酸モフェチルなど多くの種類があり、疾患や病態、各患者様の状態によって使い分けています。必要に応じて、入院による治療を提案致します。また、診断・治療が難しい場合は、科内のカンファレンスで話し合いをしたり、その疾患の専門の他施設の先生にも相談をしたりしながら、最善の治療を行えるようにしています。
関節リウマチ
近年治療法が飛躍的に進歩し、寛解状態にまで到達する事が実現可能になりました。厳格な治療を目標とした「Treat to Target(T2T)」に基づいた治療を進めています。診断後早期に、メトトレキサートを第一選択とした抗リウマチ薬を開始し、3~6か月以内に寛解あるいは低疾患活動性を目指します。目標に達しない場合には、適切な時期に患者様の病態に合った生物学的製剤・JAK 阻害剤を提案しています。
全身性エリテマトーデス、多発性筋炎、皮膚筋炎、血管炎症候群など
大学病院の特性を生かして、様々な科と連携しながら、診断と重症度を評価したうえで、適切な量と種類のステロイドや免疫抑制剤を使用します。これらの重篤な副作用として感染症の合併がありますが、血液疾患治療や免疫不全の患者様への支持療法の経験を生かして、慎重に対策をしながら積極的な治療を行っています。挙児希望の方や妊娠された方にも、病状を評価し、本人やご家族と十分に相談しながら治療薬の選択を行い、支援を努めています。
診療実績
- 診療科・部門
-
- 内科部門
- 外科部門
- 成育医療部門
- 感覚・運動部門
- 放射線診療部門
- 脳・神経・精神部門
- 中央診療施設等
- 中央検査部
- 中央手術部
- 中央放射線部
- 集中治療部
- 中央材料部
- リハビリテーション科(リハビリテーション部)
- 病理部
- 輸血・細胞治療部
- 救急部
- 感染免疫診療部
- 腎・血液浄化療法センター
- 総合臨床研修センター
- 光学医療診療部
- 臨床試験支援センター
- 高度医療開発センター
- 地域医療連携センター
- 総合周産期母子医療センター
- がんセンター
- ME機器センター
- 地域医療支援センター
- 移植医療センター
- 災害医療教育研究センター
- 遺伝診療センター
- 心理支援センター
- 院内措置の診療支援センター
- 慢性疼痛診療システム均てん化等事業
- 部等
- その他